视景医疗
北京大学人民医院吴夕:光学矫正在儿童斜视弱视中的应用
在2016年苏州全国眼科年会的斜视弱视与小儿眼病继教第二单元的讲座中,来自北京大学人民医院的吴夕教授为我们带来了《光学矫正在儿童斜视弱视中的应用》的主题演讲,下面是吴教授的演讲主要内容。
光学矫正在儿童斜视弱视应用中是非常广泛的,我们每个当小儿眼科大夫,初诊时看的就是患者有没屈光问题,跟屈光有没关系。
儿童眼屈光学特点
首先我们来看下有关儿童眼的视光以及屈光的发育特点,我们都知道新生儿出生以后,正常的屈光状态处于远视,随着成长会逐渐正视化;在这个过程中如果发生不良的视觉病变就会发生一些视觉通路上的问题。还有一个最重要的就是新生儿的调节力与成人是不一样的,因此他在散瞳与不散瞳之间,睫状肌麻痹与不麻痹之间是有区别的。

从下图看,5米以外的平行光线,通过眼前的屈光系统准确地落在视网膜的黄斑中心凹上形成准确的清晰的图像;如果落在视网膜的前面、后面或者不是一个焦点是两个焦点成为焦线,我们就叫做非正视。

光学矫正的范围

弱视的危险因素
1、斜视
我们知道在眼科临床指南里面最近几年都在强调单眼的危险因素;双眼的屈光不正从视力上说,它是平衡的,尽管有点低,但不一定需要配镜;但对于单眼弱视,我们首先要找原因,它的首要因素特别是危险因素——内斜视,内斜视在斜视中的占比是比较多的,出现后很容易发展成斜视性弱视,比方说我们经常看到一个眼斜、一个眼不斜,就可以判断为恒定性斜视,很可能会是产生弱视的一个重要的危险因素。

2、屈光参差
弱视的危险因素除了斜视,其次便是屈光参差。远视性屈光参差比高度散光更危险。在美国眼科临床指南中有相关的分析,如果远视性屈光参差的双眼相差+4.00Ds,弱视的发病率可能是100%,而散光则不一定;而近视性屈光参差双眼相差+4.00Ds,则有50%的机率发生弱视。

因此在不同的年龄段,特别是屈光参差是有隐蔽性的,它具有不易发现、查体发现、筛查、阿托品散验的特点。当我们为不同的年龄段的近视性屈光参差和远视性屈光参差患者进行矫正时,视力低于0.2,我们就必须查患者的注视性质,通过检查中心注视还是旁中心注视确定治疗方案。
对于年龄较小的患者,我们一般优先考虑框架眼镜,不用特别担心头晕之类的问题。当患者有注视事物行为异常的时候,我们也要进行屈光系统检查,如果散光较大,会选择阿托品散瞳检查,并让小孩试戴,虽然小孩不会说话,但可以通过表情动作判断出是否排斥,如果不排斥,则可以进行光学矫正然后在大瞳孔下戴镜。

对于学龄儿童,如果发现了屈光参差性弱视,可能会由于不想戴、头晕等各种原因排斥,这时我们会选择跟家长沟通,做孩子的思想工作。遮盖时选择过渡法:从几个小时到半天到全天。

对于年龄较大的患者,我们会优先选择RGP。我现在的体会是光学矫正的方法是很多的,可以根据不同情况的患者,选择合适的方式。例如对于7岁以上的小孩和成人,首选RGP,可以通过试戴做系统检查,通过检查可以发现角膜曲率、散光、眼轴的长度是否在正常值,并进行初步的判断是否采用阿托品散瞳。
随着视觉发育的可塑性有了新的认识,即使过了12岁也是可以进行治疗;如果之前没有采取过治疗,还是可以进行尝试性治疗的。

RGP的特点

近视性屈光参差
如果是患者是近视性屈光参差,我们优先选择角膜塑形镜;主要达到减少两眼像差,延缓近视眼的发展,达到视力平衡,保障双眼视觉。如果患者年龄较大,生长发育已经定型时采取什么方式治疗?这是有争议的,有人说赶紧做准分子,但在视力差较大的情况下,准分子效果并不会很理想;这时我们可以尝试配戴RGP,到视力提升至相对稳定的情况下再考虑进行准分子手术。

我们会经常遇到一些年龄很大,长期使用单眼的患者,这时可以选择做ICL晶体植入,术后单眼双眼的效果还是很好的。
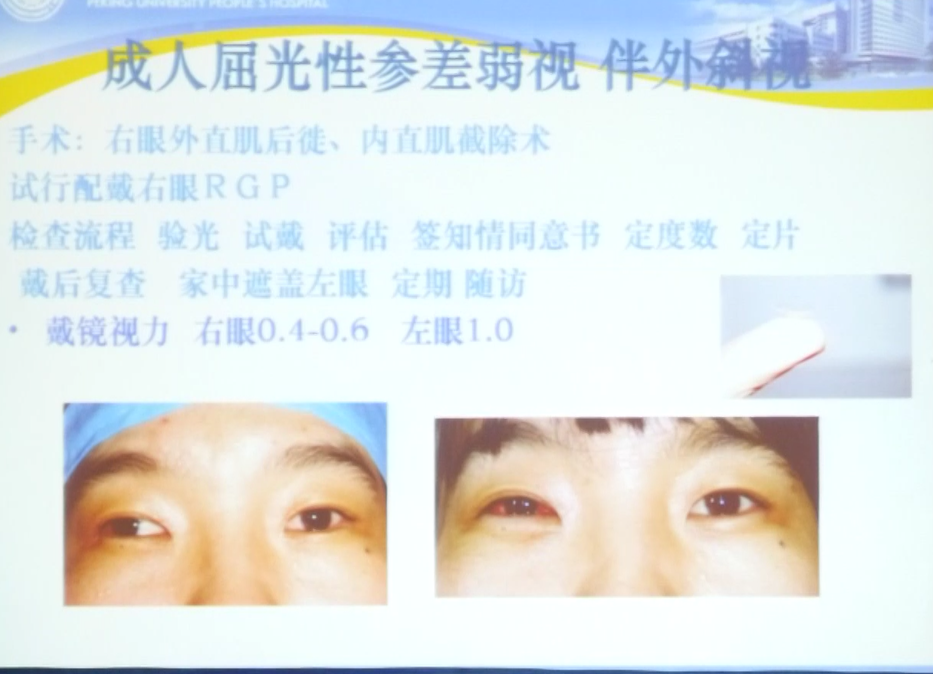
成人屈光参差性弱视伴有外斜视
屈光参差性弱视伴有外斜视的成人患者到院就诊一般较注重外斜视的矫治;因此我们可以在术前提前验配好RGP,术后再进行光学矫正,事实证明配戴RGP的效果还是有的,但是否可以达到1.0就不一定,但我们可以对每个屈光参差性弱视伴有外斜视的患者实施RGP光学矫正。
弱视——异常的视觉经验

屈光调节性内斜视
经典的屈光调节性内斜视在充分麻痹睫状肌后,首次戴上足镜进行去除过度调节因素后观察眼位的变化。在用药方面对于年龄段较小的患者不进行复验,确定远视,与内斜关系密切的直接进行足镜试戴。


戴足镜后,观察眼位看远、看近,判断是哪种类型,一般戴足3~6个月才进行分类,看是部分调节性还是非调节性。


对于屈光调节性内斜视一般只有经过确诊后才作相应的调整,在戴镜后眼位正了,视力有所下降或到达半年以上,我们才把正球镜减少。根据眼位进行调整,最多减55,如果减多了可能会重新出现内斜视。

第二种类型是戴镜解决了一部分,比如下面一个病例:在治疗弱视时,进行遮盖治疗的过程中发现的斜视,家长极为不满意,认为是弱视治疗不当导致;但后来我们通过重新散瞳验光戴足镜才发现是调节性内斜视。在进行斜视手术后,我们根据术后眼位重新调整了镜架和镜片,直至现在3年过后,眼位还是很好,度数在以每年50度递减,立体视也恢复的很好,家长非常满意。

近视性屈光不正与外斜视

对于外斜视伴有近视的患者,眼镜虽然不能起到决定性作用(戴镜后不斜),但对于刺激性集合体还是有助于眼位更容易控制的;对于远视低矫后不加重外斜程度有一定作用。

对于斜视手术设计和术后眼位的影响
对于斜视术后和术中,如果外斜的小孩在术前就发现有近视或正处于近视发展高峰期,斜视手术设计不宜过矫,因此我一般会朝正的方向做,保留5~10棱镜。

如果外斜视手术出现过矫时,我们应该沉住气,观察,有远视的可以戴球镜改善;如果6周后无法转变正位,可以尝试三棱镜矫正。

婴儿和低龄儿童屈光矫正的指南


婴幼儿屈光不正决定配镜处方
